PEDIATRIC EARLY WARNING SCORE (PEWS).
Score of Systeem?
Onder de PEWS verstaan we een (leeftijdsspecifieke) dataset met vitale functies (zoals ademfrequentie, hartslag, saturatie, bloeddruk) en vooraf gedefinieerde alarmcriteria voor afwijkende waarden. De gevoeligheid wordt bepaald door de gekozen parameters en bijhorende afkappunten, alsmede de gekozen alarmscore. De PEWS is vooral een instrument om trends in vitale functies inzichtelijker te maken en zo klinische achteruitgang vroegtijdig te detecteren. Niet de hoogte van een eenmalig afgenomen PEWS-score, maar de trend van opeenvolgende scores bij een patiënt, kan zorgen voor tijdige herkenning van klinische verslechtering.
Onder een PEWS systeem verstaan we de wijze waarop een PEWS is ingebed in de zorg. Dit omvat een afferente poot met regels over hoe de PEWS gebruikt wordt en een efferente poot met regels over escalatie van zorg bij het overschrijden van alarmscores (zoals de inzet van een spoed interventie team). Het hoofddoel is het verbeteren van herkenning en vroegtijdige behandeling van klinische achteruitgang bij patiënten.
Zie de infographic van Damian Roland, pediatric emergency medicine consultant, Leicester, UK
MISSIE.
Eén systeem, één taal voor een verbeterde herkenning van zieke kinderen. Ontwikkeling van een landelijk PEWS systeem dat recht doet aan verschillen in ziekenhuis context (klein, groot of UMC) en mogelijkheden biedt tot validatie.
INTUïTIEF ZINVOL MAAR:
- Kwantitatieve studies hebben (nog) geen effect aangetoond op reduceren ziekenhuis mortaliteit bij kinderen.
- Validatie studies vrijwel alleen in tertiaire setting en met de eindpunten ‘reanimatie op kinderafdeling’ of ‘ongeplande PICU opname’. Weinig gegevens bekend over toegevoegde waarde in algemene ziekenhuizen en genoemde eindpunten gelet op beschikbaarheid PICU ook minder zinvol.
- Grote heterogeniteit van geïmplementeerde systemen belemmert doen van goed onderzoek naar meerwaarde Dutch PEWS.
van Sambeeck SJ, Vos GD, Theeuwes BAM, van der Starre C, Fuijkschot J. De Pediatric Early Warning Score (PEWS) en veilige(re) zorg in Nederland. Praktische Pediatrie. 2016;1(1):10-4.
Trubey R, Huang C, Lugg-Widger FV, Hood K, Allen D, Edwards D, Lacy D, Lloyd A, Mann M, Mason B, Oliver A, Roland D, Sefton G, Skone R, Thomas-Jones E, Tume LN, Powell C.Trubey R, et al. Validity and effectiveness of paediatric early warning systems and track and trigger tools for identifying and reducing clinical deterioration in hospitalised children: a systematic review BMJ Open. 2019 May 5;9(5):e022105.

ONDERZOEK.
In 2015 werd door van Sambeeck et al een nationaal onderzoek gedaan naar de implementatie van PEWS in Nederland. 100% van de Nederlandse ziekenhuizen deed mee en dit leverde het volgende beeld op:
- 75% heeft een PEWS
- 6% gebruikt gevalideerd systeem
- 20 verschillende criteria, geen enkele hiervan (zelfs niet hartslag of ademhaling) zat in alle systemen
GROTE VERSCHILLEN.
Het onderzoek van Van Sambeeck et al. toonde heel duidelijk de kern van het probleem aan: er bestond geen goed gevalideerd PEWS systeem voor Nederlandse ziekenhuizen. De heterogeniteit van systemen in Nederland (maar ook daarbuiten*) creëerde ook een ander probleem: de onmogelijkheid om systemen gezamenlijk te valideren door grote onderlinge verschillen.
*daarbuiten
NATIONALE PEWS ALS OPLOSSING.
Consensus over dataset betekent:
- Meer mogelijkheden om systeem te valideren in verschillende settings
- Duidelijkheid over (on)mogelijkheden, strijd tegen schijnveiligheid
- Niet het wiel zelf uitvinden
- Verbeterde communicatie tussen ziekenhuizen
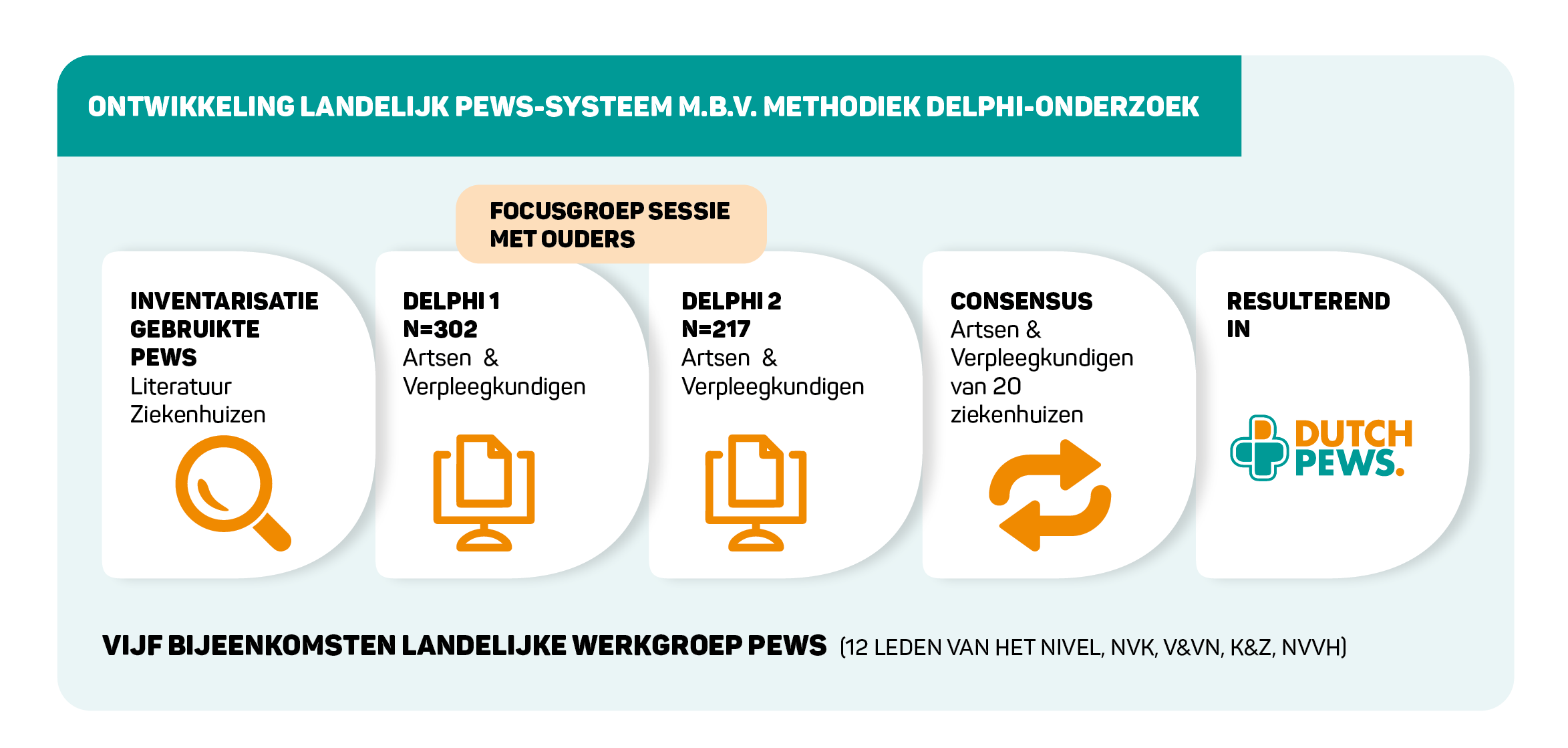
WERKGROEP.
Op basis van de hier genoemde problemen werd in 2016 door de Nederlandse Vereniging voor Kindergeneeskunde (NVK) de opdracht gegeven een werkgroep op te richten met als doel te komen tot een nationaal PEWS systeem. Onder leiding van voorzitter dr. Joris Fuijkschot, kinderarts in het Radboudumc Amalia kinderziekenhuis, werd deze werkgroep ingericht met vertegenwoordiging vanuit de Nederlandse Vereniging voor Heelkunde (NvH), Verpleegkundigen en Verzorgenden Nederland (V&VN) en Stichting Kind en Ziekenhuis. Voor de methodologische uitvoer werd het Nederlands Instituut voor Onderzoek van de Gezondheidszorg (NIVEL) via senior onderzoeker dr. Janke de Groot betrokken bij deze werkgroep. Na het verkrijgen van een SKMS subsidie kon in 2017 met dit project van start worden gegaan.

ONTWIKKELING VAN DE PEWS KERNSET.
Literatuuronderzoek toonde aan dat er wereldwijd zeer veel verschillende PEWS in gebruik zijn en dat uit vergelijkende studies geen superieur systeem aan het licht gekomen is. Gelet op de sterke heterogeniteit van PEWS in Nederland werd daarom gekozen voor de ontwikkeling van een eigen kernset op basis van de Delphi methodologie.
RISICOSTRATIFICATIE ALS MIDDEL OM DE SENSITIVITEIT VAN PEWS TE VERBETEREN.
De PEWS werkgroep heeft ook gekeken op welke wijze de sensitiviteit van een PEWS kan worden vergroot zonder het aantal fout-positieve alarmscores te hoog te laten worden. Literatuur* en ervaringen** binnen het Radboudumc Amalia kinderziekenhuis laten zien dat identificatie van risicopatiënten (de zogenaamde ‘watchers’) hierbij kan helpen.
Risicofactoren als een eerdere IC opname, risicovolle behandeling of het worried sign zijn vaak al veel vroeger in het ziektebeloop aanwezig. Door patiënten met deze risicofactoren nauwlettender te volgen kan een afwijkend ziektebeloop eerder worden opgemerkt – regelmatig zelfs voordat een PEWS score boven de alarmgrens uitkomt. Risicostratificatie werd dus gezien als een belangrijk element dat moest worden toegevoegd aan de kernset om te komen tot een betrouwbaarder systeem.
Teheux L, Verlaat CW, Lemson J, Draaisma JMT, Fuijkschot J.Teheux L, et al. Risk stratification to improve Pediatric Early Warning Systems: it is all about the contextEur J Pediatr. 2019 Oct;178(10):1589-1596.


MOGELIJKHEDEN VOOR LOKALE ADAPTIE.
Ziekenhuizen in Nederland verschillen sterk in de wijze waarop zij zijn georganiseerd. Omvang, geografische lokalisatie, afstand tot de PICU en unieke patiëntenstromen zijn verschillend en daarmee ook de behoeften ten aanzien van een PEWS systeem. Het is daarom belangrijk dat een landelijk systeem ruimte biedt voor lokale adaptatie. Dat kan gaan over de gebruikte risicofactoren (‘watcher signs’) of over de escalatieregels. Tijdens de gehouden consensus bijeenkomst zijn op basis van de bevindingen uit het Delphi onderzoek keuzes gemaakt op welke wijze het landelijke systeem lokaal kan worden aangepast.
WAT KAN IK ZELF AANPASSEN AAN DE DUTCHPEWS?
Watcher signs:
- Risicocategorie van worried sign of high risk behandeling aanpassen naar high risk (in plaats van medium risk)
- Watcher signs toevoegen (zoals IC-opname in voorgeschiedenis)
Escalatieregels:
- Toevoegen van extra acties zoals het toepassen van een bedside verpleegkundige overdracht, verrichten van een statusupdate per dienst door dienstdoende arts en verpleegkundige, standaard bespreken van alle high risk patiënten in de medische overdrachten
ERKEND.
In 2019 werd de Dutch PEWS vastgesteld en erkend door onder andere de Nederlandse Vereniging voor Kindergeneeskunde (NVK), Nederlandse Vereniging voor Heelkunde (NVH), Verpleegkundigen en Verzorgenden Nederland (V&VN) en toezichthouder de Inspectie voor Gezondheidszorg en Jeugd (IGJ) als hét nationaal PEWS systeem.